私の、12誘導心電図をお示しします。
これは、大学病院を最初に受診した際に、12誘導心電図で主治医から特徴的な部分について、簡単に説明を受けたものを記載していこうと思います。
(この12誘導心電図そのものは、職場の健診でとったものを使用しています。)
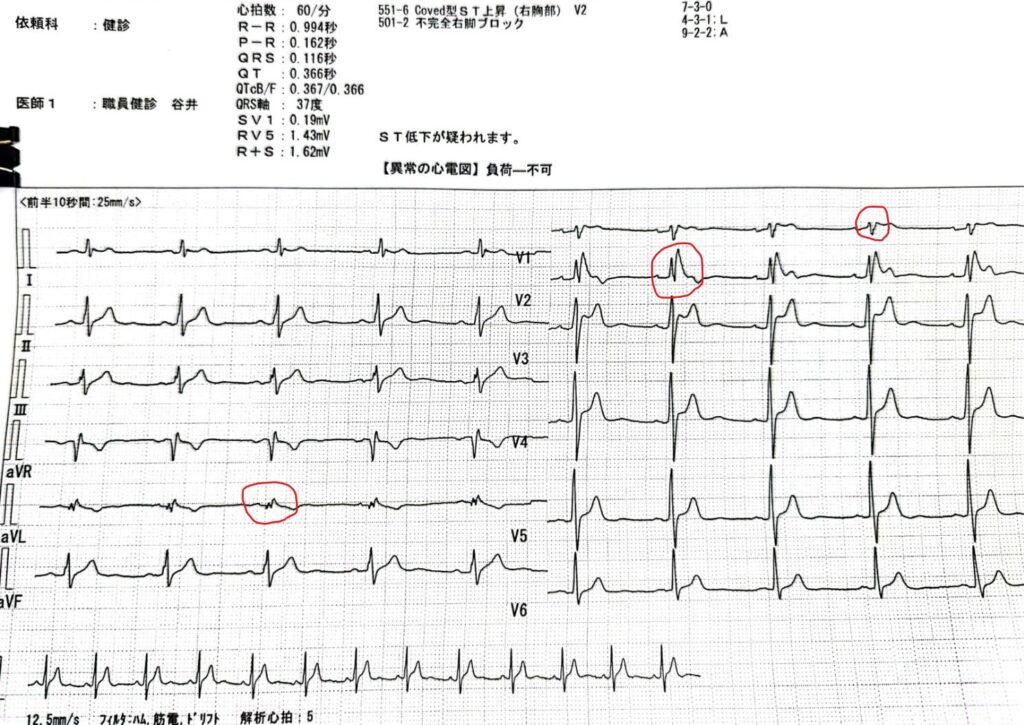
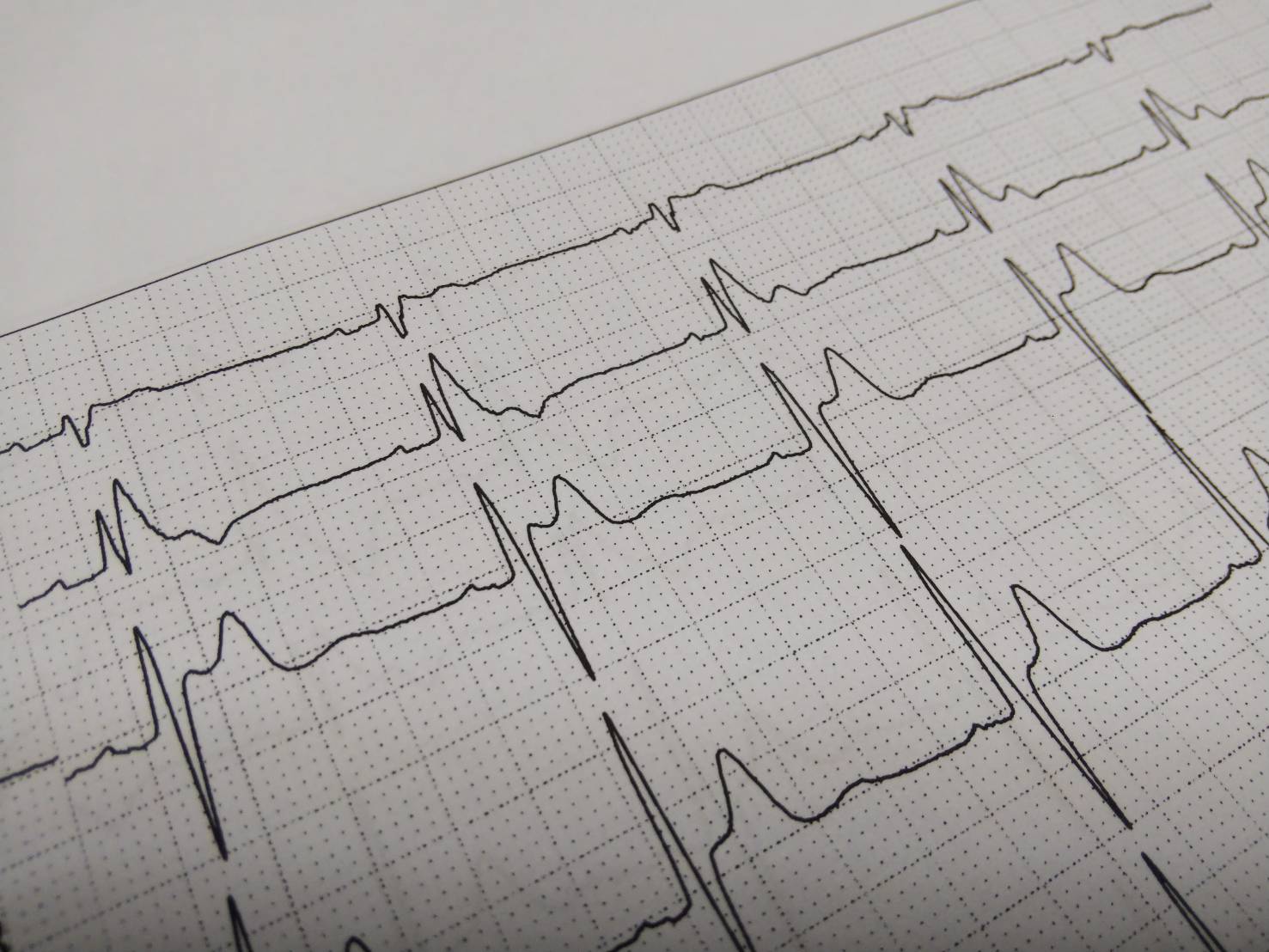
一番特徴的なのは、V2でみられるような、2mm以上のSTの上昇です。
M字のようになっていますが、後半の山がST部分になりますので、かなりの上昇であることがわかりますね。これがコーブド型と呼ばれるものになります。
そして、V3ではサドルバック型というタイプのブルガダ心電図の所見ですね。
「ST低下が疑われます」と記載されているのは、脚ブロックがある場合は、2次的にST低下をするためですね。(つまり、脚ブロックでしかたなくSTが下がっているので、下がっている事自体に問題は無いということです)
私は、第一肋間上げて12誘導ECGをとると、コーブド型になります。通常の、第4肋間の位置でとると、サドルバック型ですね。
発熱時には、このサドルバック型からコーブド型へ自然に変化すると言われています。
「発熱によってSTが上昇する機序として心筋Naチャネル機能に温度依存性があること8)や,Naチャネルの遺伝子変異による影響が発熱によって顕在化する可能性などが挙げられている9) 。」
という見解があります。この症例報告の中では、体温は40℃以上が危険だとしています。
一方で、
2018年の報告では、「38℃台の発熱があり,その際の心電図でV1-2誘導に明らかなcoved型ST上昇を認めた」「38℃以上の発熱を認めた場合には、早めに解熱剤の内服をするように生活指導を行った。」
と、記載されているものもあります。
ちょっと短絡的かもしれませんが、このことを考えると、37℃台の発熱はまだ安心な領域の体温なのではないかと感じてしまいます。
このほかにも、aVLでみられるような、「棘波」は、心筋の組織が損傷を受けている事を反映していると、大学病院の主治医からは伝えられました。
また、V1でみられるような、R波の減高もブルガダ症候群の特徴といわれています。
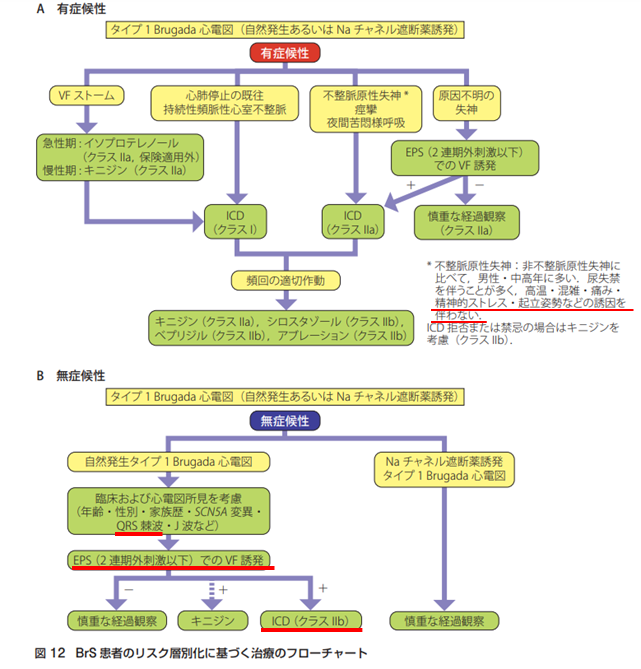
基本的には、ガイドラインにあるような規定の所見を満たした上で、細かい小項目的な個別の症例が心室細動のリスク評価となっていくのだろうという事でした。
今の、私のクラスⅡbという位置づけを整理すると、上記のような流れになります。
この、「遺伝性不整脈診療のガイドライン」で考えると、昨年、私がCCUに入院したケースは仕事中(正確には、廊下を一所懸命に掃除していた後なのですが…)であったことや、いきなり失神していないことから、不整脈原性失神ではなく、(自律神経の問題?)反射性失神を起こしそうになっていた可能性もありますね…。
ただし、

これを見ると、結局どれが該当するのかも、よくわかりません。
よっぽど、このブルガダ症候群に関して、関心を持ち、日々の症状を意識的に捉えていないと、もし主治医へ説明しなければならない場面では苦労することが予想されます。
なぜなら、世の中の病気は、ブルガダ症候群だけではありませんからね。
ブルガダ症候群だって、生活習慣病の心筋梗塞や狭心症にもなりますし、心筋症にもなりますから…。
なので、個人的にはループ式植込み型心電計(implantable cardiac monitor: ICM)を植え込みたいところですが、ブルガダ症候群は保険適応ではないですし、やっぱり携帯型の心電計になってしまいますね。
心電計をお探しなら…



コメント